Infeksjonssykdommer skaper mange problemer i medisinske klinikker, der folk er svært utsatt for infeksjon med farlige sykdommer og kroppene deres er spesielt mottagelige. Smittsomme prosesser assosiert med medisinsk behandling er vanlige årsaker til sykdomsutbrudd og en økning i antall døende, noe som skaper alvorlige problemer for helsevesenet og dets økonomiske komponent. Den skal gi en generell beskrivelse av forebygging av AIPS.
Definisjon av begrepet
AIPS - infeksjoner forbundet med medisinsk behandling til mennesker - oppstår på grunn av spredning av virus, bakterier og sopp i menneskekroppen. Nederlaget til slike sykdommer kan forekomme hvor som helst, men i klinikker blir det et spesielt farlig problem.
Mange AIPS vises som et resultat av bakterier som allerede er i menneskekroppen før infeksjon, de kan forårsake kryssoverføring mellom pasienter eller mellom pasienten og legen.
Det generelle miljøet i klinikken kan også føre til spredning av patologiske mikroorganismer gjennom luft, vann og overflate. Pasienter i en medisinsk institusjon er mer utsatt for sykdom enn befolkningen generelt. For eksempel er premature babyer, eldre og pasienter med svekket immunforsvar særlig utsatt.
ISPM - et nåtidsproblem
Med tanke på den generelle egenskapen, definisjonen av AIPS, bør forebygging av dette fenomenet være spesielt oppmerksom. Dette er en av prioriteringene i helsesystemet. I mange høyinntektsland gjennomfører regionale og nasjonale medisinske institusjoner, sammen med klinikker og sykehus, forebyggende tiltak, overvåker pasientenes tilstand og gjennomfører forskjellige rapporter. Til tross for nedgangen i antall tilfeller av sykdommer, har plagene til AIPS nylig fortsatt å være en ganske hyppig forekomst, spesielt for mennesker i risikosonen.
Blant pasienter i ICU i utviklede land forekommer minst 25-30% av episodene med AIPS. I land med lave inntekter blir problemer med begrepet UTI-forebygging mer kompliserte. Infrastrukturen i disse landene er for dårlig, og nivået på hygiene og sanitet er ikke høyt nok. I følge et generelt WHO-estimat forekommer infeksjoner som forekommer hos mennesker i ICU-er i tredjelandsland minst flere ganger oftere enn i utviklede land med et stabilt inntektsnivå. Infeksjoner som er assosiert med instrumentell infeksjon kan forekomme opptil 13 ganger oftere enn i USA.

Hva betyr AIPS?
UTI inkluderer et stort antall typer infeksjoner, inkludert urinveisinfeksjoner, smittespredning på operasjonsstedet (i land med lave årlige inntekter), skade på luftveiene, blodstrømmen og mage-tarmkanalen. Utseendet til mikroorganismer som er spesielt motstandsdyktige mot antimikrobielle midler, provoserer aktiv spredning og øker alvorlighetsgraden av smittsomme prosesser.
Klinikken, der en høy forekomst av UTI forekommer, står overfor alvorlige problemer i behandlingen av pasienter. Dette fører til høye kontantkostnader, negative anmeldelser og en forverring av omdømmet.
AHI er en lesjon som oppstår hos en pasient ved innleggelse på medisinsk institusjon i løpet av de neste 8 timene, eller litt mer.Hos pasienter på kirurgiske avdelinger begynner infeksjonen i de fleste tilfeller etter 3 måneder etter operasjonen eller ett år hvis operasjonen ble utført på bein og ledd.
Diagnostiske tiltak
Tatt i betraktning måtene å forebygge AIPS på, er det verdt å merke seg at i denne prosessen spiller regelmessig og full overvåking av alle pasienter på sykehuset en betydelig rolle. Slik overvåking bør rettes mot rettidig påvisning av smittsomme sykdommer, spesielt i ICUs og blant grupper av pasienter med spesiell risiko.
For å nøyaktig identifisere kilden til infeksjon, antimikrobiell følsomhet og velge riktig antimikrobiell behandling for å bekjempe sykdommen, brukes en in vitro diagnostisk prosedyre. I tillegg er det viktig å identifisere og begrense mulige epidemiske sykdommer nøyaktig ved å observere risikofylte pasienter. Slike tiltak bidrar til å iverksette rettidige tiltak for å forhindre UTI og eliminere forekomsten av en smittekilde.
Hva kan føre til fremveksten av AMI i institusjonen? Disse inkluderer følgende typer patogener:
- Staphylococcus aureus;
- enterokokker;
- streptokokker;
- karbolenresistente enterobakterier;
- enterobakterier, som hjelper til med å produsere utvidet spektrum beta-laktamaser.
Forebyggingstiltak for lesjonen
Det er viktig å iverksette tiltak for å forebygge UTI både for visse pasienter og for hele den medisinske institusjonen.
Miljøovervåkning på et sykehus inkluderer følgende elementer:
- regelmessig kontroll av luft, vann og overflater;
- streng kontroll med rengjøring og regelmessig vask av utstyr, sanitærbehandling av lokaler;
- om nødvendig blir pasienten isolert fra resten.
Også metoder for forebygging av AIPS inkluderer kontroll av spredning av infeksjon:
- overvåking av pasienter som er i faresonen;
- overholdelse av regler for håndhygiene og omfattende hygieneprosedyrer;
- følge alle sanitære forhold under behandlingen;
- riktig bruk av antimikrobielle midler;
- bruk av katetre bare med et visst behov.
Nøye overvåking av tilstanden til den medisinske institusjonen:
- eliminering av utbrudd;
- automatisk varsling om smittsomme prosesser som er spesielt motstandsdyktige mot de antimikrobielle midlene som brukes;
- informasjonsoverføring og styring;
- koordinert rapportering på høyt nivå;
- overvåking og sporing av en mulig epidemi.
Terapeutiske tiltak
Å gjennomføre terapeutiske tiltak for å forebygge AIPS i et medisinsk anlegg inkluderer:
- behandling av massesykdommer med antimikrobielle midler;
- hvis mulig, anbefales det å utføre midlertidig eliminering av bestemt medisinsk utstyr (for eksempel katetre);
- terapeutisk overvåking for å hjelpe til med å fullføre antimikrobiell behandling snart.
Spesielle og standard forebyggende tiltak
Forebygging av AIPS er delt inn i standard og spesiell. Standard tiltak er vanlige daglige prosedyrer som utføres for å redusere risikoen for å spre sykdommen blant pasienter i en medisinsk institusjon og blant ansatte. Spesielle tiltak gjelder bare når standardtiltak ikke er fullt ut implementert.
Standard forholdsregler inkluderer korrekt håndtering av hender, bruk av medisinsk personell, spesielt verneutstyr, korrekt lagring og bruk av skarpe instrumenter og rettidig avhending av brukte engangsutstyr.
Håndbehandling er delt inn i følgende metoder:
- Enkel håndvask.Med denne behandlingen fjernes skitt og transittflora, som sprer seg gjennom huden til helsearbeideren i kontakt med en syk pasient eller forurensede miljøgjenstander.
- Hygieniske antiseptika. Eliminering eller fullstendig ødeleggelse av forbigående mikroflora fra en ansatt ved en medisinsk institusjon.
- Kirurgiske antiseptika. Den består i å fjerne eller ødelegge transittmikroflora og redusere mengden ved hjelp av en antiseptisk bosatt flora.
Håndbehandlingsfunksjoner
Avhengig av den utførte terapien og det nødvendige nivået av renslighet i huden på hendene til medisinsk personell, velges en hygienisk eller kirurgisk behandling av hendene i profylakse av AIPS.

Administrasjonen i utarbeidelsen av konseptet om forebygging av AIPS følger følgende regler:
- For å oppnå en spesiell effekt og fullstendig desinfeksjon av huden på hender, bør en rekke regler følges. Det er nødvendig å holde neglene i en velstelt tilstand, klippe dem regelmessig, for å forhindre tilstedeværelse av neglelakk. Ikke forleng neglene. Alle smykker og andre fremmedlegemer skal fjernes. Før hygienisk behandling av hender, er det også viktig for kirurgen å fjerne armbånd, klokker og annet tilbehør. Når du tørker hender, bruk rene engangsservietter eller kluthåndklær. Når du håndterer hender med kirurger, bør utelukkende sterile kluthåndklær brukes.
- Hygienisk behandling av hendene utføres med direkte kontakt med pasienten, med pasientens intakte hud (for eksempel når du måler blodtrykk), med kroppens hemmeligheter, slimhinner og sår. En lignende prosedyre er også nødvendig før du tar vare på pasienten, etter bruk av medisinske instrumenter og andre gjenstander som ligger ved siden av pasienten, etter å ha behandlet en person med en purulent inflammatorisk prosess, etter kontakt med skitne enheter og overflater.
- Hygienisk bearbeiding av hender utføres ved å vaske hender med såpe og vann, noe som bidrar til å fjerne smuss og redusere antallet mikroorganismer i huden betydelig. Håndbehandling utføres også med et antiseptisk hud for å redusere antall patogene mikroorganismer til et minimum.
- For vask av hender brukes flytende såpe med en dispenser. Hendene tørkes med et engangshåndkle.
- Når du bruker en dispenser, helles en ny porsjon flytende såpe i den etter foreløpig desinfisering og vasking. Det er best å bruke albue dispensere og dispensere på fotoceller.
Når det er viktig å håndtere hendene:
- før arbeidsdagen begynner og på slutten av den;
- i kontakt med pasienten;
- mens du tar på hansker;
- før noen terapi;
- når du spiser mat;
- når du jobber på tastaturet.
Krav til verktøy
Alle ansatte ved en medisinsk institusjon bør kjenne til de generelle egenskapene til forebygging av UTI. De bør unngå skader med hodebunner, nåler og andre skarpe instrumenter under medisinske prosedyrer, under desinfisering av instrumenter og avhending av allerede brukte instrumenter.

De viktigste reglene for håndtering av skarpe instrumenter:
- påfør nålen og sprøyten bare en gang, og kast den øyeblikkelig.
- Ta på og fjern nålen fra sprøyten ved hjelp av spesielle klemmer;
- advare en annen ansatt om overføring av et skarpt instrument;
- For å unngå overføring av skarpe verktøy fra hånd til hånd, bruk en spesialisert brett for dette;
- i stedet for hodebunnen med en skarp ende, er det best å bruke et verktøy med en sløv ende;
- Ikke dekk nålene med en hette.
- Ikke bøy eller knekk nåler etter bruk;
- Ikke fjern nålene fra sprøyten før du utfører hygienisk behandling.
- umiddelbart etter behandlingen er det viktig å plassere engangssprøyter, nåler, kniver og andre piercing og skarpe gjenstander i en egen beholder.Slike containere har en visuell betegnelse, må også være helt lufttette og ikke ha åpninger. Beholderen skal være så nær legen som mulig under behandlingen;
- Håndter nåler og sprøyter før avhending.
Hva er forbudt når du bruker skarpe verktøy?
- Ikke sett hetter på brukte nåler. Etter bruk legges sprøyten med nålen i en punkteringsresistent beholder. I noen tilfeller, hvis nødvendig, for å skille nålen fra sprøyten, skal de kuttes pent og trygt.
- Alt skarpt brukt verktøy må ikke kastes i punkterte containere.

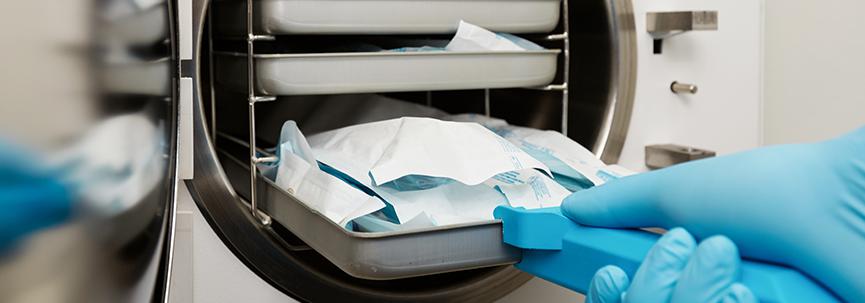
Sterilisering og desinfisering av klinikk
Alt medisinsk utstyr som brukes til invasiv behandling skal være sterilt. Verktøy kan disponeres og kjøpes i separat steril emballasje. Gjenbrukbare instrumenter og enheter trenger regelmessig desinfisering, rengjøring før sterilisering og sterilisering.

Hovedprinsippene for bruken av ISPM inkluderer:
- Det anbefales at alt utstyr, utstyr og pasienter som behandles etter gjentatt bruk behandles i samsvar med produsentens anvisninger;
- det er viktig å bare bruke påfyllbare enheter som er autorisert av helsevesenet;
- Før du kjøper et stort antall enheter, er det viktig å forsikre seg om at de blir ledsaget av instruksjoner fra produsenten;
- Ikke behandle medisinske instrumenter etter første gangs bruk.
Behandlingen av verktøy består i følgende prosesser: desinfisering, rengjøring, tørking, pakking, sterilisering, samt korrekt lagring. Hvert beskrevet trinn er veldig viktig for å forebygge foci av infeksjon i klinikken.
Desinfeksjon - et vitenskapelig forsvarlig utvalg av metoder, verktøy og teknikker for ødeleggelse av patogener og betingede merkede organismer i miljøet. Desinfeksjon er en delvis, selektiv utryddelse av potensielle patogener. Denne prosedyren hjelper til med å forhindre overføring av patogener fra kilder til skade på friske pasienter. Omfattende og riktig desinfisering innebærer ofte fullstendig fjerning av alle forurensninger og bakterier fra instrumentene, unntatt minimum antall bakteriesporer.
Desinfeksjon og sterilisering utføres i henhold til sanitærstandarder og statlige standarder. De viktigste desinfiseringsmetodene er eksponering for enheter og verktøy med høye temperaturer og kjemiske komponenter. Valget av desinfiseringsmetode vil bli bestemt avhengig av egenskapene til patogenet, den aktuelle gjenstanden som behandles, samt de økonomiske kostnadene ved implementeringen.
Den fysiske rengjøringsmetoden bruker mekanisk og termisk desinfisering av strålingsenergi og radioaktiv stråling. Under sterilisering kan følgende varmekilder brukes: ild, væske, fuktig eller tørr luft med høy temperatur, damp. Døden av farlige mikroorganismer når de utsettes for fysiske metoder, oppstår som et resultat av proteinkoagulering.
